Mechanische ventilatie
A Doelstellingen
A.1 Niet invasieve beademing (NPPV)
A.1.1 Indicaties
A.1.2 Technieken
A.2 Beschrijving van de verschillende beademingsmodi
A.3 De settings en monitoring voor het opstarten van kunstmatige beademing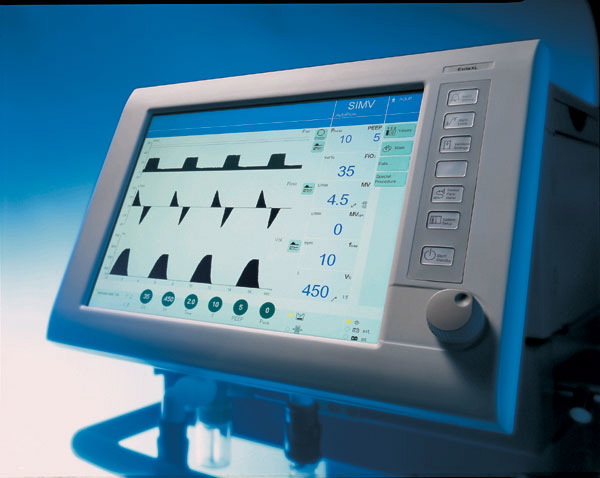
Fig 1: Voorbeeld van een moder mechanisch ventilatietoestel voor intensieve zorgen
B Principes van beademing
B.1 Normaal ademen we doordat de ademhalingsspieren een negatieve thoracale druk opbouwen
B.2 Bij kunstmatige beademing gaan we lucht inblazen = een positieve thoracale druk opbouwen
B.3 Dat heeft verschillende consequenties
Druk op de Vena Cava: de veneuze bloedtoevoer naar het hart vermindert
Verslapping van de ademhalingsspieren: ze moeten minder arbeid leveren
Eenvoudiger mechanisme dan kunstmatige negatieve druk beademing (ijzeren long)
B.4 De ademhaling bestaat uit een flow component en uit een drukcomponent
Door de drukverschillen ontstaat er een luchtflow
In de longen
Uit de longen
Als er flow is, is er ook een drukverschil tussen de
Buitenlucht
Alveoli
Zowel de flow als de druk als de volume curve kunnen we meten
Flowcurve
Drukcurve
Volumecurve
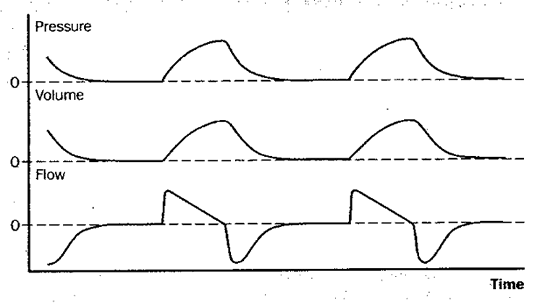
Figuur 2: Bij mechanische ventilatie kunnen we volgende curves onderscheiden: drukcurve, volumecurve, flow-curve
C Wat zijn de indicaties voor positieve druk beademing?
C.1 Ventilatieproblemen
Dysfunctie van de ademhalingsspieren
Vermoeidheid van de ademhalingsspieren
Afwijkingen van de thoraxwand
Neuromusculaire ziekten
Verminderde drive van de ademhaling
Toegenomen weerstand of obstructie van de ademwegen
C.2 Oxygenatieproblemen
Excessieve ademarbeid
Nood aan positieve eindexpiratoire druk
C.3 Nood aan sedatie en/of neuromusculaire blokkade
C.4 Nood aan verminderen van het zuurstofverbruik
C.5 Nood aan hyperventilatie om intracraniële overdruk tegen te gaan
C.6 Preventie van atelectase
D NPPV: Noninvasive Positive Pressure ventilation
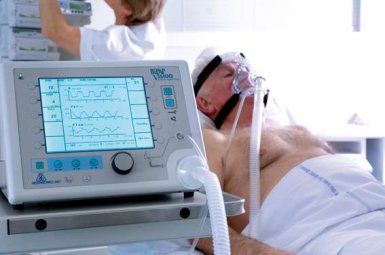
Figuur 3: Niet invasieve positieve druk beademing (NIV of NPPV): Een moderne vorm van bifasische drukgestuurde ademhalingsondersteuning
D.1 NPPV is geen echte beademing maar een ademhaling ondersteuning
De patiënt moet zelfstandig ademen!
D.2 Wat zijn goede kandidaten voor NPPV?
Ademhalingsproblemen waarbij men verwacht dat ze verbeteren binnen 48-72 uren
COPD opstoot
Longoedeem
Alerte en coöperatieve patiënt
Hemodynamisch stabiel
In staat om secreties op te hoesten
In staat om de ademhaling af te stemmen op het beademingstoestel
Geen tegenindicaties aanwezig
D.3 Tegenindicaties van NPPV
Hartstilstand of ademhalingsstilstand
Hemodynamische instabiliteit
Myocardischemie of ritmestoornissen
Niet coöperatieve patiënt
Onmogelijkheid om een vrije luchtweg te vrijwaren
Hoog risico op aspiratie
Hoge gastro- intestinale bloeding
Ernstige hypoxemie
Ernstige encefalopathie
Faciaal trauma, ingreep of brandwonden
Ernstige agitatie
D.4 Welke vormen van respiratoir falen komen in aanmerking voor NPPV?
Hypoxemisch respiratoir falen
Cardiogeen longoedeem, hemodynamisch stabiel
Respiratoir falen tgv pneumocystische pneumonie
Respiratoir falen bij immunogecompromiteerde patiënten
Hematologische aandoeningen
Transplantpatiënten
Hypercapnisch respiratoir falen
COPD opstoot
Asthma-opstoot
Mucoviscidose
D.5 Wat zijn de voordelen van het gebruik van NPPV?
Vermijden van complicaties van intubatie
Trauma van de bovenste luchtwegen
Nosocomiale sinusitis
Pneumonie
Behouden van de luchtwegreflexen
Verbeteren van het comfort van de patiënt
Minder nood tot sedatie
Kortere ziekenhuisopname
Verbetering van de overleving
D.6 Wat zijn de nadelen van het gebruik van NPPV
Een angstige patiënt kan nog angstiger worden (claustrofobie)
Meer kans op lucht in de maag
Arbeidsintensief
Voor de patiënt: toename van de belasting
Voor de verpleging
Er is een risico voor het oplopen van letsels door druk op
De neus
Het gelaat
Het laat geen diepe bronchiale lavage toe
Risico op
Oedemen van de armen
Trombose van de V axillaris
Tympane dysfunctie
Veel geluid bij gebruik van helm
Er kan neiging bestaan om het te gebruiken ter uitstel van intubatie waarvan duidelijk is dat die toch noodzakelijk is
D.7 Welke settings moeten worden ingesteld voor NPPV
Zuurstof 100%
Toenemende IPAP 10 cmH2O
Initieel EPAP 5 cmH2O
D.8 De doelstellingen voor NPPV kunnen zijn
Resp. Rate < 30/min
Vt (tidal volume) 6-8 mL/kg
Verbeterde gasuitwisselingen
Patiëntencomfort
D.9 Opstarten van NPPV

Figuur 4: instellen van een niet inasieve drukbeademing dient op voorhand te gebeuren. Daarna kan men op regelmatige tijdstippen aanpassingen doorvoeren in functie van wat de patient verdraagt en wat het behaalde minuutvolume is.
Gebruik geen NPPV bij een patiënt die toch moet worden geintubeerd om de intubatie uit te stellen.
Neem een arterieel bloedstaal voor bloedgasanalyse alvorens op te starten
Leg de procedure uit
Zet het bed halfzittend in 45°
Meet en bezorg de juiste maat van masker
Plaats het masker gewoon op het gezicht alvorens het vast te spannen met de riempjes
Zet bij de start volgende instellingen in:
Spontane modus
Trigger: hoogste gevoeligheid
FiO2 1.00 (100% zuurstof)
EPAP (PEEP) 4-5 cm H2O
IPAP: 10-15 cm H2O
Back-up frequentie: 6/min
Verhoog de EPAP met max. 2 cmH2O per keer als u de oxygenatie wilt verhogen
Verhoog de IPAP telkens met evenveel om hetzelfde tidal volume te behouden
Als u assist-control gebruikt: Stel het initieel Tidal volume (teugvolume) in op 6-8 mL/kg
Pas zo nodig elke 15 minuten de instellingen aan om een optimale druk, volume en FiO2 te krijgen
Volg de vitale parameters, pulse oximetrie, bewustzijn en herhaal regelmatig de arteriële bloedgassen
Binnen 1-2 uren moet er een verbetering zijn en na 4-6 uren moeten de doelen gehaald zijn om verder te kunnen gaan met NPPV
E Kunstmatige beademing
E.1 Enkele begripsomschrijvingen
Tidal Volume
Is het luchtvolume dat we per ademhaling inademen of uitademen
Bij jonge gezonde volwassenen is dit 7 ml/kg lichaamsgewicht
Ongeveer 500ml
Bij beademing spreken we in de Nederlandstalige literatuur soms ook van
Teugvolume
Blaasvolume
Bij kunstmatige beademing kan men dit aanpassen in functie van de fysiologie en de aandoening (pathosfysiologie)
6-8 ml/kg voor opstarten
10-10 regel voor ernstige COPD:
10ml/kg
Aan een frequentie van 10x/min
Inspiratoire tijd
Is de tijd waarin een bepaalde hoeveelheid lucht wordt ingeblazen
Uitgedrukt in
Tijdseenheid
Verhouding inspiratoire versus expiratoire tijd (I:E)
Voorbeeld
Als een patiënt een inspiratoire tijd heeft van 1.5 seconde
En de expiratoire tijd 4.5 seconde is
Spreken we van een I:E ratio van 1,5 over 4,5 of 1:3
PEEP
Positieve Eind-Expiratoire Druk
Is de druk in de longen (alveolair) boven de atmosferische druk (buiten het lichaam) op het einde van de uitademing
De twee soorten zijn
Extrinsieke PEEP
Deze wordt veroorzaakt door het beademingstoestel
Heeft als doel de alveolaire collaps te verminderen
Meestal is deze laag (3-5 cmH2O)
Intrinsieke PEEP (auto-PEEP)
Deze wordt veroorzaakt door niet-volledige uitademing
Hierdoor ontstaat progressieve air trapping (hyperinflatie)
Oorzaken van auto-PEEP zijn vaak
Hoge minuutventilatie (hyperventilatie): Vooral bij drukgestuurde beademingsvormen
Uitademingsbelemmering in de luchtwegen (tumor, kleine maat tube)
Expiratoire weerstand in de kleine luchtwegen
Verhoogde bronchiale tonus (astma)
PInsp
Inspiratoire luchtdruk bovenop de PEEP
Is de druk die een beademingstoestel genereert tijdens de inspiratie om lucht in de longen in te blazen
PIP
Piek Inspiratoire druk
Is de hoogste druk die in de longen voorkomt tijdens inspiratie
Is de som van de PEEP en de PInsp
Men zal steeds een alarm instellen voor maximale PIP om te voorkomen dat de Alveoli beschadigen
IPAP
Inspiratory Positive airway pressure
Is de inspiratoire druk aan het einde van de inspiratie
Wordt bij volumegestuurde beademing ook de plateaudruk genoemd
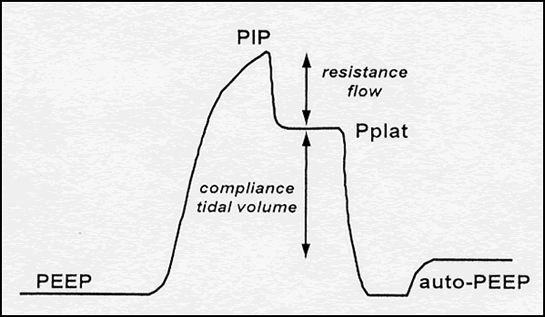
Figuur 5: De verschillende drukken kan men terugvinden in de drukgrafiek
Trigger
De trigger is de stimulus van de patiënt die ontstaat door een inademing waarbij het beademingstoestel start met blazen van lucht
Deze trigger kan, afhankelijk van de beademingsmodus, bestaan uit
Drukverschil: Het toestel voelt een negatieve druk
Flowverschil: Het toestel voelt een bepaalde hoeveelheid lucht die richting patiënt vloeit.
CPAP
Continues Positive Airway Pressure
Dat is een blijvend PEEP niveau waarboven de patiënt kan blijven ademen
Deze kan worden geleverd door een masker van Boussignac of door een beademingstoestel
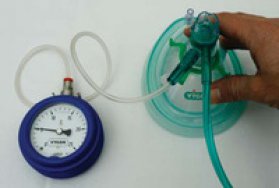
Figuur 6: CPAP kan worden gegeven met een masker volgens Boussignac. Het is een continue positieve druk die de oxygenatie kan verbeteren. Het is minder geschikt voor ventilatoir falen.
NIV
Non-Invasive Ventilation
Niet invasieve beademing of maskerbeademing
Is eigenlijk geen echte beademing maar een ademhalingsondersteuning
Een andere benaming is NPPV: Noninvasive Positive Pressure Ventilation
E.2 Indeling van de beademingsvormen
Invasieve vs. niet-invasieve beademing
Niet invasieve is eigenlijk geen echte "beademing" in de strikte zin.
Positieve vs. negatieve drukbeademing
Negatieve bestaat uit de ijzeren long en is grotendeels verlaten
Druk versus volumegestuurde ventilatievormen
Drukgestuurde beademingsvormen
Pressure control
SIMV pressure control
Pressure support/CPAP
BIPAP
Bilevel
Smartcare
NIV
Volumegestuurde beademingsvormen
Volume control
SIMV volume control
Volume support
IPPV
PRVC

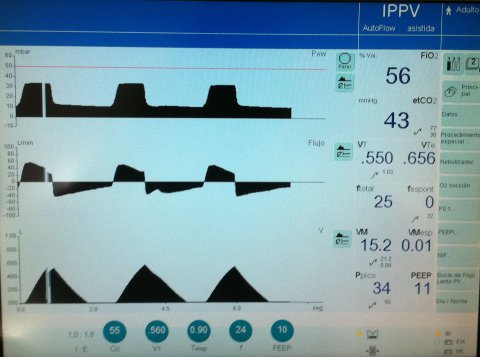
Figuur 7: Bij volumegestuurde beademing zal de flow constant zijn tot er een bepaald volume is ingeblazen. Bij de drukgestuurde beademing zal een bepaalde plateaudruk gedurende een bepaalde tijd zorgen voor influx (flow en volume) van lucht.
Conventionele vs. hoogfrequente beademing
Hoogfrequente beademing gaat minstens 2x de normale frequentie bedragen
Bij pasgeborenen: >120/min
Teugvolumes zijn veel kleiner (soms kleiner dan de dode ruimte)
Gecontroleerde vs. geassisteerde beademing
Gecontroleerde:
De ventilator doet alles
De patiënt doet niets
Figuur 8: Gecontroleerde beademing. De patient doet niets. De ventilator zal de ademhaling volledig overnemen.
De twee hoofdvormen van gecontroleerde beademing
Volumegecontroleerd: CMV (Controlled Mechanical Ventilation)
Welke instellingen worden manueel aangepast?
Tidal volume (blaasvolume of teugvolume)
Ademfrequentie
Inspiratoire tijd
Per merk gebruikt men verschillende namen
Bij Dräger toestellen: IPPV (intermittent positive pressure ventilation)
Bij Servo-i: Volume Control
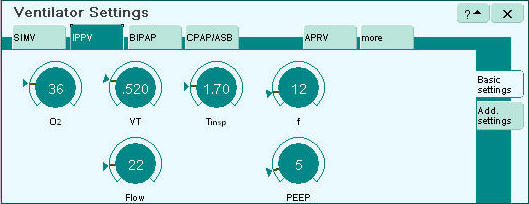
Figuur 9: Mogelijke instellingen bij volumegestuurde beademing (hier: IPPV)
De inspiratoire drukken worden bepaald door
Het tidal volume
De compliance (elasticiteit) van de longen
De flow (piekdruk)
De luchtwegweerstand (plateaudruk)
Drukgecontroleerd: PCV (Pressure controlled ventilation)
Welke instellingen worden manueel aangepast?
De inspiratoire drukken
PEEP: positieve eindexpiratoire druk
P insp: Positieve inspiratoire druk: Is de druk bovenop de PEEP
PIP (Peak Inspiratory Pressure) = Pins + PEEP
De frequentie
De inspiratoire tijd
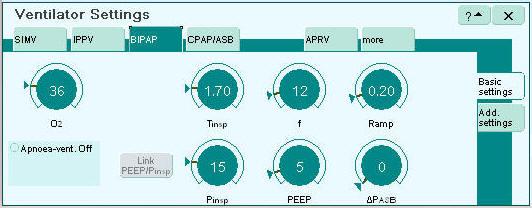
Figuur 10: Mogelijke instellingen bij drukgestuurde beademing (hier: BIPAP)
Het tidal volume en de flow worden bepaald door
De longcompliance
De luchtwegweerstand
Per merk worden verschillende namen gebruikt
Dräger: Geen zuivere drukgecontroleerde beademing: Wel mengvorm: BIPAP
Servo-i: Pressure Control
Geassisteerde beademing
De patiënt ademt spontaan
Tijdens inspiratie verhoogt de druk in het circuit, waardoor de ademarbeid afneemt
De ventilator detecteert het begin van de inspiratie door een trigger
Druktrigger (PEEP - 1-2 cmH2O)
Flowtrigger (1-5 liter/minuut)
Er bestaan verschillende geassisteerde beademingsvormen
PSV (Pressure Support Ventilation)
Flow-gereguleerd of pressure support beademing
De patiënt triggert zelf de inspiratie
Een vooraf ingestelde druk wordt toegediend
De druk wordt manueel aangepast (getitreerd) op basis van het tidal volume dat de patiënt ermee haalt.

Figuur 11: Mogelijke instellingen bij drukgestuurde ademhalingsondersteuning (hier: BIPAP-ASB)
Men kan de druk aanpassen in functie van de behaalde resultaten betreffende
Tidal volume van 6-8 mL/kg
Vertraging van de ademfrequentie
Het gewenste ademminuutvolume
De inspiratoire golf decelereert
De patiënt bepaalt de duur van inhalatie
Het is hierbij essentieel om alarmen in te stellen alsook backup ventilatie als de patiënt onvoldoende ademt.
Voordelen zijn de hoge tolerantie door patiënten
Welke parameters worden manueel ingesteld?
De drukken
PEEP (Positieve Eind-Expiratoire druk)
Pinsp (Positieve Inspiratoire druk = de druk bovenop de PEEP)
De triggergevoeligheid (flow-trigger)
Het tidal volume wordt bepaald door
De hoeveelheid van inspanning vd patiënt
De rigiditeit van de thorax
De compliance (elasticiteit) van de longen
Andere: Niet te kennen
PAV: Proportional Assist Ventilation (Dräger: PPS)
NAVA: Neurally Ajusted Ventilatory Assist: Trigger door EMG meting van het diafragma
Enkele overgangsvormen
Assist-control ventilation
Gecontroleerde beademing waarbij de patiënt zelf kan triggeren
Bij triggeren krijgt de patiënt een volume- of drukgecontroleerde teug
Volume cycli of volume-assist controll
Geeft een vooraf ingestelde tidal volume
Men verandert de lengte van de inademing door aanpassing van
Piek inspiratory flow rate
Keuze van inspiratory waveform
Vierkant
Sinusaal
Decelererend
Per merk verschillende namen
Dräger: IPPV-assist
Servo-i: Volume Control
Time-cycli of pressure-assist controll (PCV)
Geeft een constante druk gedurende een ingestelde tijd
Flow en tidal volume zijn variabel en afhankelijk van weerstand
Long compliance
Thoraxwand rigiditeit
De patiënt kan de beademingsfrequentie verhogen tot boven de ingestelde frequentie
Per merk verschillende namen
Dräger: BIPAP-assist
Servo-i: Pressure Control
Synchronized intermittent mandatory (SIMV)
Volumegereguleerde cycli
Tijdgereguleerde cycli
Het (minimum) aantal ademcycli per minuut is op voorhand ingesteld
Tussen de verplichte ademhalingen kan een patiënt zelf inhaleren
SIMV wordt dikwijls opgestart om volledige beademing te geven en kan worden afgebouwd als de patiënt spontaner begint te ademen.
Als de patiënt voldoende inhalaties triggert zullen er geen extra inhalaties voorkomen. Op die manier is er een synchrone manier van beademen mogelijk.
Als er geen extra pressure support wordt voorzien zullen extra inhalaties een negatieve thoracale druk geven. Dit kan de cardiovasculaire functie verbeteren door verhoogde veneuze return.
Een nadeel hiervan is dat zonder pressure support de ademarbeid potentieel zwaar wordt waardoor weaning moeizaam verloopt.

Figuur 12: Mogelijke instellingen bij volumegestuurde SIMV
BIPAP: Biphasic Positive Airway Pressure
Wat wordt er vast ingesteld?
PInsp
PEEP
Tinsp
Frequentie
Het lijkt op PCV, maar
Het circuit staat altijd open
De patiënt mag vrij door de opgelegde drukken heen ademen
De spontane ademhaling wordt ermee ondersteunt
Per merk
Dräger: BIPAP of APRV (Airway Pressure Release Ventilation)
Servo-i: Bi-Vent
E.3 Wat zijn de beste startsettings?
Wat is de beste modus? Daar waar men het meeste ervaring mee heeft
Wat is het optimale tidal volume? 6-8 ml/kg
Wat is de beste instelling voor de ademfrequentie?
In functie van de noden
Kijk hiervoor vooral naar de pH (vermijden acidose) en minder naar de PCO2
Wat is de beste zuurstofconcentratie bij de start?
100% of Fio2 = 1.0
Erna verminderen tot SpO2 92-94%
PEEP om de oxygenatie te ondersteunen
PEEP kan de piek inspiratoire druk verhogen. Dat is ongewenst bij ARDS
Start PEEP op 5 cm H2O
Maximale PEEP is 15cmHg (voor NIV 10cmH2O)
Vraag hulp aan een arts van intensieve zorgen
E.4 Wat moet men nakijken na het opstarten van kunstmatige beademing?
Rx thorax
Vitale parameters
O2 saturatie
Synchroniseert de patiënt met de beademing?
Arteriële bloedgasname
Inademingsdrukken
I:E ratio
Auto-PEEP
Instelling van de alarmen van het beademingstoestel
Let op: Bij acute beademingsproblemen, koppel de patient los van het beademingstoestel en beadem via een ballon. Zo ontsnapt eventuele opgehoopte lucht (auto-PEEP) en kan je voelen of de luchtweg goed doorgankelijk is en of de thoraxweerstand toeneemt. Je kan ook de luchtweg aspireren via de tube.
E.5 Inspiratoire drukken
Piekdruk: Ppeak of Peak inspiratoire druk
Inspiratoire plateaudruk
Is een indicator van de alveolaire distentie
</= 30 cm H2O
Hoe kan je de plateaudruk verlagen?
De PEEP verlagen
Verminder het tidal volume
Verminder de auto-PEEP
E.6 Auto-PEEP
Auto-PEEP ontstaat wanneer de expiratoire flow niet terug naar 0 komt voor de inspiratoire flow start.
Diagnose
Meting
Analyse van de golfcurve
Gevolgen van auto-PEEP
Oplopen van de inspiratoire drukken
Interventies om auto-PEEP te verlagen
Verminderen van de ademfrequentie
Door de patiënt te sederen
Door de settings aan te passen
Verminderen van het tidal volume
Verhogen van de flow rate: Heeft minder impact
Veranderen van de golfvorm van decelererend naar constant (door pressure support modus te kiezen)
F Samenvatting
F.1 De doelen van kunstmatige ventilatie zijn
Ondersteunen van de oxygenatie: verhoging oxigenatie doe je door verhogen van:
-O2 concentratie
-PEEP
Ondersteuning van de ventilatie: Verbetering ventilatie doe je door verhogen van:
-Tidal volume
-Ademfrequentie
Reductie in de ademarbeid
F.2 NPPV kan best worden gebruikt bij een alerte, coöperatieve patiënt waarbij men verbetering verwacht binnen 48-72 uur
F.3 Overweeg de voor- en nadelen van de verschillende modi bij het instellen van de beademing
F.4 Gebruik guidelines bij de start van beademing en pas later aan in functie van de monitoring
F.5 Begrijpen en kunnen herkennen van autopeep
F.6 De verschillende beademingsmodi begrijpen en de voor- en nadelen begrijpen van de verschillende modi. (Pressure support, Volume control en pressure control)

Voeg een nieuwe reactie toe
Login om te reageren